работы »
Сб-Вс: 8:00 — 18:00
Без выходных.
Лечение лейкоплакии шейки лазером
Лейкоплакия шейки матки это одно из гинекологических заболеваний связанное с нарушением формирования структуры слизистой покрывающей шейку матки. Эпителий заменяется плотными клетками образуя на поверхности белые бляшки. Визуально при осмотре на кресле не всегда гинеколог может увидеть такие участки. Для диагностики лейкоплакии шейки используется проба Шиллера (окраска йодом). Лейкоплакия может перерождаться в раковые клетки поэтому удалять ее необходимо. Лучшим способом который минимизирует повреждения шейки является лазерная вапаризация.
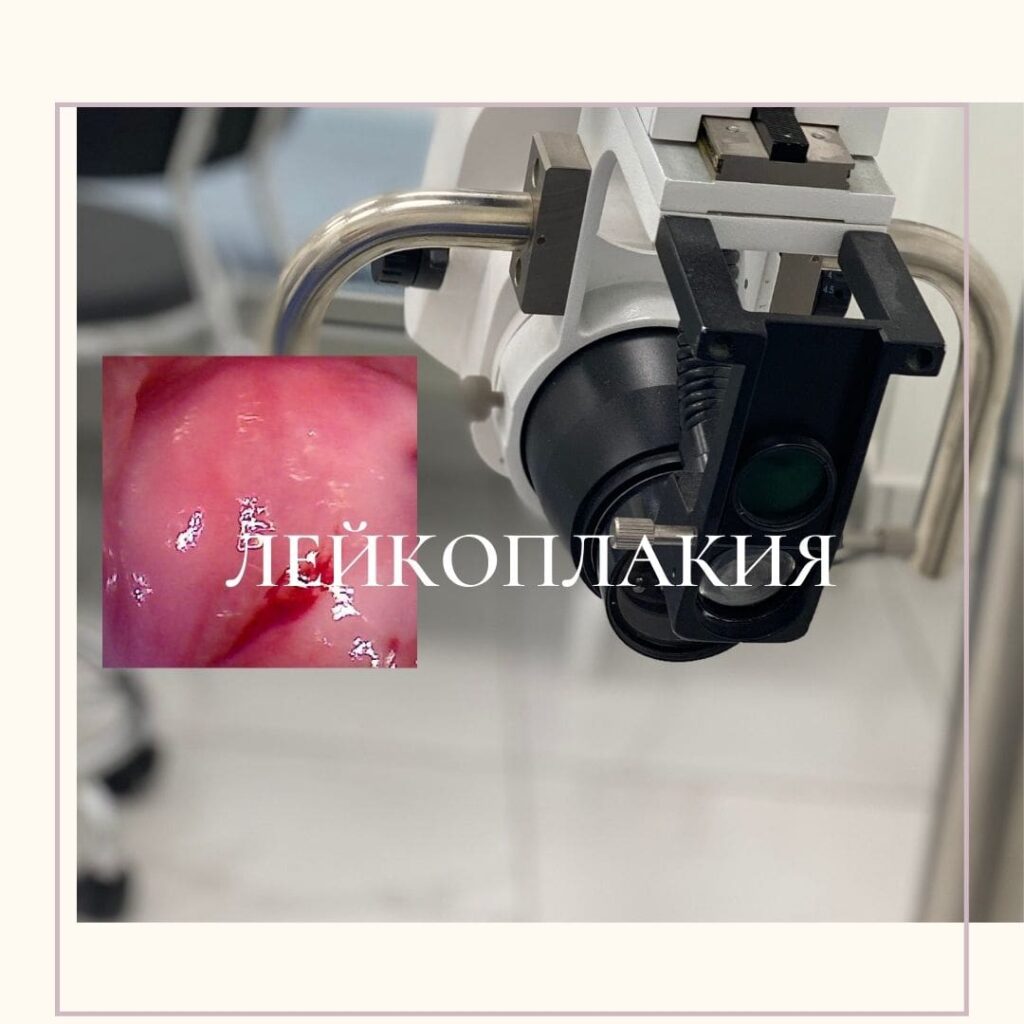
ЧТО ТАКОЕ ЛЕЙКОПЛАКИЯ ШЕЙКИ МАТКИ
ПРИЧИНЫ ПОЯВЛЕНИЯ И СИМПТОМЫ
УДАЛЕНИЕ ЛЕЙКОПЛАКИИ ЛАЗЕРОМ (КАК ПРОХОДИТ, ПРЕИМУЩЕСТВА МЕТОДА)
Лазерная хирургия лейкоплакии – самый современный и малотравматичный метод лечения этого заболевания. Он не требует анестезии. Начало процедуры для пациентки напоминает обычный гинекологический осмотр. Операция начинается после установки зеркал и длится 15-30 минут в зависимости от объема поражения. Лазер выглядит как тонкая ручка. Врач хорошо видит пораженные ткани и воздействует только на них.
Процедуру проводят гинекологи с 4 по 7 день цикла, в период, когда менструация уже закончилась, но осталось как можно больше времени до начала нового цикла. Это позволит избежать некоторых осложнений, например, эндометриоза шейки матки.
Достоинства метода – отсутствие послеоперационных обработок, стойкий результат, поскольку врач удаляет очаги полностью, хорошая переносимость пациентками. Главный плюс – после лечения лазером рубцы микроскопические и на функциональность шейки матки они не влияют. Женщины сохраняют способность к естественному зачатию, вынашиванию беременности. Такое вмешательство не приводит к появлению противопоказаний к естественным родам.
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К УДАЛЕНИЮ
ОБСЛЕДОВАНИЕ ПЕРЕД ПРОЦЕДУРОЙ
РЕКОМЕНДАЦИИ ПОСЛЕ УДАЛЕНИЯ
Хотя процедура проводится амбулаторно, на этот день лучше взять отгул. У некоторых женщин возникают болезненные ощущения внизу живота, как при менструации. Часто после вмешательства требуется отдых. К обычному образу жизни можно возвращаться уже на следующий день.
После процедуры главное требование – это поддержание гигиены, для чего подойдет обычный душ. Первое время после процедуры необходимо пользоваться ежедневными прокладками. В течение 4 недель пациенткам нужно воздерживаться от физических нагрузок (поднимать можно не более 3 кг), половой активности, посещения бань, саун, бассейнов, принятия ванн, использования гигиенических тампонов. Сроки могут быть сокращены или, в редких случаях, увеличены лечащим врачом по итогам осмотров.
Профилактика рецидива
Для профилактики повторного появления дискератоза необходимо проводить адекватное лечение сопутствующих заболеваний. При наличии хронического бактериального вагиноза лечение совместно с партнером. Если лейкоплакия появилась на фоне высокой активности онкогенных штаммов вируса ВПЧ, назначается противовирусная и иммунная терапия для снижения вирусной нагрузки. Эффективным методом лечения является метод введения аутоплазмы в шейку. Собственная плазма стимулирует местно иммунные клетки защищая поверхность шейки от повреждения, улучшает кровоток в тканях в зоне введения тем самым препятствует появлению новых клеток лейкоплакии.
Профилактические осмотры со взятием цитологического мазка в первое время после вмешательства проводятся не реже, чем 1 раз в полгода.
с нами
удобным для Вас способом

